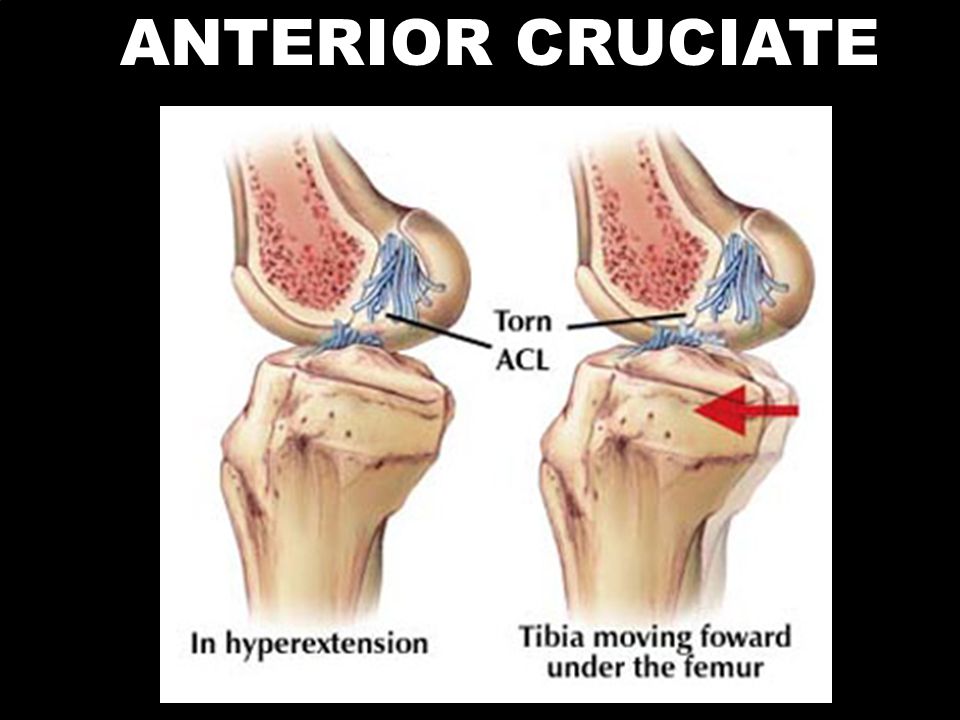
Дегенеративные изменения мениска коленного сустава
Дегенеративные изменения менисков коленного сустава происходят по разным причинам, наиболее распространенные из них: избыточные нагрузки и дистрофические процессы, которые развиваются у пожилых пациентов. Эти хрящевые прокладки выполняют важную функцию — защищают твердые ткани сустава. Кроме того, мениски играют роль амортизаторов. Они принимают на себя значительную часть нагрузки, благодаря чему дольше сохраняется структура суставных хрящей и головок костей.
Причины дегенерации
Различают латеральный (наружный) и медиальный (внутренний) мениск. Оба хряща могут подвергнуться изменениям. Дегенеративные процессы обычно развиваются под воздействием ряда факторов:
- врожденные патологии;
- заболевания сустава;
- травмы.
Чаще всего патология мениска развивается в пожилом возрасте, когда меняется структура хрящевых тканей.
В группу риска входят еще люди, которые регулярно испытывают значительные физические нагрузки: профессиональные спортсмены, грузчики и т. д. Любое неосторожное движение может привести к дегенеративным изменениям латерального мениска или медиального хряща. При травмировании нарушается целостность связок, оказывается воздействие на хрящевые, костные ткани. Измененное положение костей или надорванные связки являются причиной перераспределения нагрузки на сустав. В результате развивается муцинозная дегенерация мениска.
д. Любое неосторожное движение может привести к дегенеративным изменениям латерального мениска или медиального хряща. При травмировании нарушается целостность связок, оказывается воздействие на хрящевые, костные ткани. Измененное положение костей или надорванные связки являются причиной перераспределения нагрузки на сустав. В результате развивается муцинозная дегенерация мениска.
Характер патологических процессов может быть разным. Иногда в мениске развивается киста — это новообразование в хрящевых тканях, внутри которого содержится жидкость. Это состояние определяется, как мукоидная дегенерация.
Существует и другой вид патологии — менископатия. В данном случае имеют место дистрофические изменения структуры хрящевых тканей, вызванные хроническим заболеванием опорно-двигательной системы (остеоартроз, ревматизм) или травмой.
Кроме того, может произойти дегенеративное повреждение внутреннего мениска или наружного хряща. Последствия:
- отрыв от точки крепления;
- избыточная подвижность;
- нарушение целостности мениска.

Признаки в любом из случаев будут разными. Чем серьезнее повреждение, тем сильнее выражена боль.
Симптоматика
Большинство разновидностей патологий суставов затрагивает мениски. При травмах симптомы проявляются сразу. Если дегенеративные процессы являются следствием заболевания опорно-двигательной системы, неприятные ощущения нарастают постепенно. Повреждение медиального мениска может сопровождаться кровоизлиянием в полость сустава. Такое состояние называется гемартрозом. Общие для всех патологий симптомы:
- боль разной интенсивности;
- отечность;
- покраснение кожи;
- посторонние звуки (щелчки), появляющиеся в области колена при движении;
- изменение формы сустава;
- затруднение при движении, появляется ощущение помехи в колене;
- блокада ноги, что проявляется в согнутом положении.
Если имеет место мукоидная дегенерация, возникает отек. Такое состояние сопровождается интенсивной болью.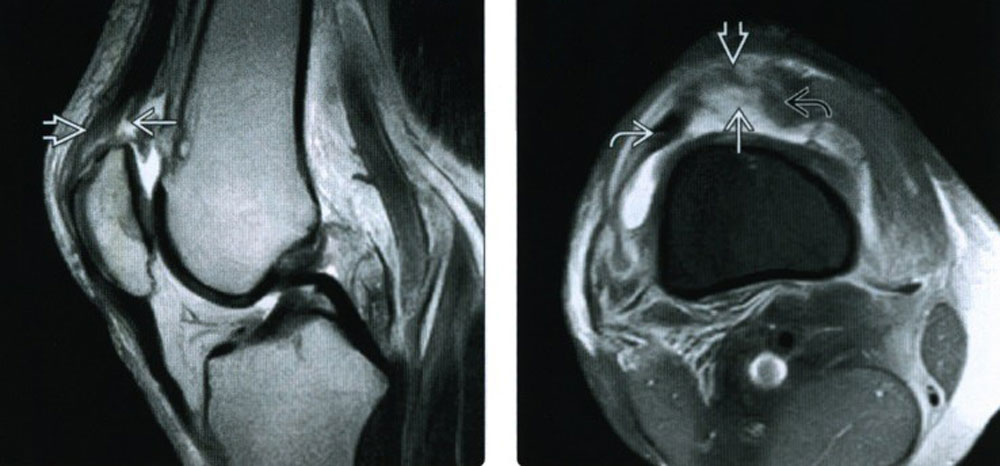 Наиболее распространенным признаком дегенеративно-дистрофических процессов является посторонний звук (щелчок), издаваемый суставом при движении.
Наиболее распространенным признаком дегенеративно-дистрофических процессов является посторонний звук (щелчок), издаваемый суставом при движении.
При травмах обычно имеют место прокаты — состояния, при которых ощущается избыточная подвижность в колене. Это может быть следствием смещения, отрыва от места крепления мениска.
Диагностика
При травмах патологию намного легче выявить, так как в данном случае симптомы проявляются остро. Повреждение наружного мениска случается чаще, потому что этот хрящ более подвижен.
Если имеет место блокада сустава при определенном положении, возникает хруст, в большинстве случаев это означает, что развивается патология в мениске. А вот умеренные дегенеративные и дистрофические процессы протекают не так явно, что усложняет диагностику. Признаки могут появиться нескоро, а лишь если заболевание опорно-двигательной системы разовьется достаточно сильно.
Для подтверждения диагноза при поражении наружного или внутреннего мениска назначается дополнительное обследование:
- Рентгенография.
 В данном случае определить патологический процесс можно посредством контрастного вещества.
В данном случае определить патологический процесс можно посредством контрастного вещества. - МРТ. Более точный метод. С его помощью своевременно выявляется степень износа хрящевых тканей, а также их повреждение.
- Компьютерная томография.
- УЗИ.
- Эндоскопия. С помощью артроскопа проводится внутреннее исследование коленного сустава. Такой метод позволяет выявить патологию при осмотре тканей посредством небольшой видеокамеры, которая вводится в суставную полость и передает изображение на монитор.
Watch this video on YouTube
Лечебные мероприятия
При большинстве разновидностей патологий в менисках коленного сустава консервативное лечение неэффективно. Такой способ может улучшить состояние при деформациях медиального хряща. Медицинские препараты помогают предотвратить развитие патологии: останавливают воспалительный процесс, устраняют боль и отечность. Однако если решается вопрос, как лечить сустав при дегенеративных изменениях мениска, следует знать, что консервативная терапия не позволяет полностью вылечить колено.
При появлении первых симптомов необходимо снизить нагрузку на пораженный сустав. Сначала нужно устранить признаки острой формы заболевания, так как в таком состоянии запрещено проводить какие-либо манипуляции. Чтобы исключить смещение, на 2 недели накладывают фиксирующую повязку или шину.
При гемартрозе показана пункция. Эта процедура позволяет удалить скопившуюся кровь. Благодаря этому уменьшается отечность, интенсивность боли, частично возвращается подвижность.
Назначают анальгетики. Препараты данной группы устраняют болевые ощущения. Это не всегда удается сделать, используя нестероидные средства (Ибупрофен, Диклофенак), поэтому при ярко выраженных дегенеративных процессах в мениске назначают препараты наркотического характера — Промедол и ему подобные. В ряде случаев рекомендуется применять противовоспалительные препараты. В сустав вводят глюкокортикостероиды.
После снятия шины, когда были устранены проявления острого состояния, переходят к следующему этапу —физиотерапевтическим процедурам (фонофорез, УВЧ, озокерит, ионофорез), а также ЛФК.
Физические упражнения укрепляют мышцы, что способствует снижению нагрузки на сустав и мениски, в частности. На начальном этапе выполняют статические упражнения. При этом отсутствует нагрузка на другие части тела, задействованы только мышцы пораженной конечности.
Watch this video on YouTube
Хондропротекторы и операция
Это препараты особой группы. Они предлагаются в разных формах: инъекции, таблетки. Основное предназначение подобных лекарственных средств — восстановление тканей хрящей, прекращение дегенеративных процессов. Кроме того, хондропротекторы значительно снижают вероятность развития патологии в будущем. Они доставляют полезные вещества в сустав.
При дегенеративных изменениях менисков назначают:
- Протекон. Этот комбинированный препарат снимает болевые ощущения, предотвращает развитие воспаления, восстанавливает хрящевые ткани.
- Дона. Лекарственное средство, которое оказывает влияние на обменные процессы в хрящах.

- Терафлекс. В состав входят вещества, которые являются родственными для соединений, содержащихся в хрящевой ткани. Показания к применению: любые дегенеративно-дистрофические процессы в суставах, которые являются следствием хронических заболеваний, например, остеоартроза.
- Артрон. Препарат способствует восстановлению хрящей, подверженных воздействию интенсивных физических нагрузок, а также травм и заболеваний разного характера.
Watch this video on YouTube
Серьезные патологии (сильно развившиеся дегенеративные процессы, деформация, отрыв от места крепления) не поддаются лечению консервативным методом. В таких случаях сустав восстанавливают путем оперативного вмешательства. Может потребоваться замена всего колена протезом. Используют скользящий, ротационный, шарнирный или поверхностный протез.
Дегенеративная менископатия
Менископатия — это целая группа патологий, которые характеризуются дегенеративными поражениями мениска.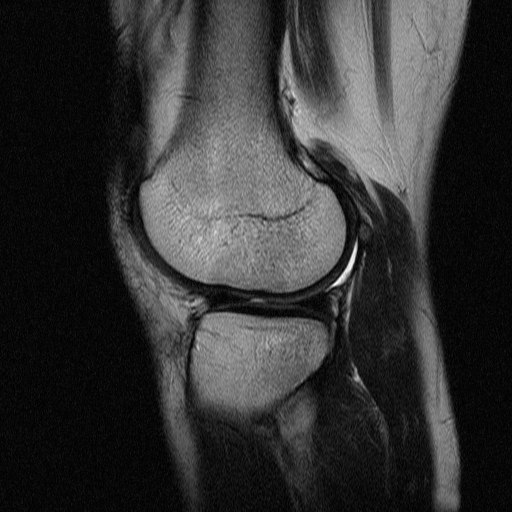 Как правило, заболевание развивается при физическом повреждении и подразумевает нарушение функционирования коленного сустава.
Как правило, заболевание развивается при физическом повреждении и подразумевает нарушение функционирования коленного сустава.
Что такое дегенеративная менископатия?
Дегенеративное изменение мениска — это повреждение органа, которое появилось в результате заболеваний, травм или нетипичного строения сустава. Нарушения могут быть различными — отрыв мениска, разрывы его тела или рожек, аномальная подвижность из-за нарушения целостности межменисковых связок, киста, менископатия.
Менископатия — это дистрофические изменения, которые развиваются в результате даже несущественных травм, а также могут быть осложнением ряда заболеваний.
Виды
Существует большое количество дегенеративных изменений менисков, самыми распространенными являются:
— центральная дегенерация — уплотнение в центральной области;
— горизонтальные разрывы в центральной части;
— лоскутный разрыв — мелкие разрывы, напоминающие бахрому;
— лоскутный разрыв, связанный с процессом дегенерации;
— фибрилляции мениска;
— разрыв тела мениска или его рожек;
— отрыв мениска от места крепления;
— подвижность мениска по причине разрыва связок;
— кисты внутри хряща;
— изменения, которые провоцируются заболеваниями.

Чаще всего вышеперечисленные изменения сочетаются с повреждением хрящевой ткани. Это может быть как незначительное размягчение, так и существенное оголение субхондрального участка кости.
Стадии:
— 1 — наличие в толще мениска изменений, которые не достигают его краев;
— 2 — линейный очаг деструкции, который не доходит до краев;
— 3 — в патологическом процессе задействованы края, что приводит к надрыву.
Причины возникновения
Как правило, дегенеративная менископатия диагностируется у профессиональных спортсменов, танцоров, а также у людей, колени которых испытывают серьезные нагрузки.
Травмы мениска могут быть спровоцированы:
— неудачным движением ноги — если голень при сгибании ноги резко поворачивается;
— падением на прямые ноги;
— ударом по области коленной чашечки;
— растяжением связок;
— резком разгибании коленей.
Также причинами дегенерации мениска могут быть:
— артрит;
— артроз;
— ревматизм;
— подагра;
— нарушение обменных процессов;
Симптомы и признаки
Проявления этой патологии очень разнообразны и напрямую зависят от характера повреждения. Общими признаками дегенеративных изменений считаются:
— Боль — ноющая, тупая. Сначала она появляется временно, затем становится постоянной. В некоторых случаях боль может быть ярко выраженной, и разгибание колена становится полностью невозможным.
— Невозможность до конца разогнуть ногу и полностью опереться на нее.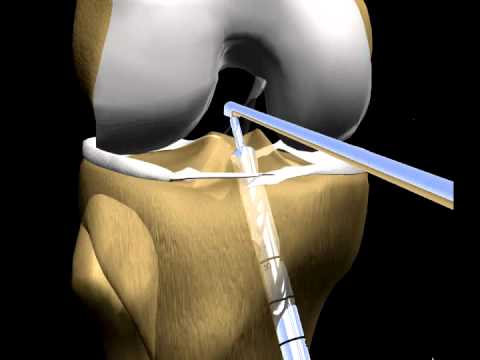
— Отечность.
— Ограниченная амплитуда движений.
— Ощущение присутствия в колене инородного тела.
— Хруст и щелчки в коленном суставе.
— Скованность сустава по утрам, которая после попыток расходиться проходит.
Какой врач лечит?
Диагностикой и лечением дегенеративной менископатии занимается врачи травматологи и ортопеды. Для выявления патологии назначаются следующие методы исследования:
— МРТ — специалист может оценить пораженную область во всех плоскостях.
— Артроскопия — проводится с помощью эндоскопа, который вводится в сустав и позволяет изучить повреждения изнутри.
Обратившись в нашу клинику вы сможете пройти диагностику и сразу же посетить узкого специалиста. В штате работают только высококвалифицированные врачи со стажем работы не менее 10 лет.
Методы лечения
Для замедления процессов дегенерации больным, как правило, назначают хондропротекторы, препараты гиалуроновой кислоты, кортикостероиды, средства для восстановления нормального состава внутрисуставной жидкости.
Для лечения дегенеративных изменений 1 и 2 степени назначаются мази, физиотерапия, ЛФК, массаж.
При дегенерации медиального или латеральной мениска, которая сопровождается разрывом, показано операционное вмешательство — артроскопия.
Результаты
Цель терапии — сохранение мениска, так как утрата этой структуры может повлечь за собой дегенеративные изменения внутри колена. Лечение направлено на купирование прогресса дегенеративных изменений и улучшения качества жизни пациента. Результат лечения в большинстве случаев благоприятный, при своевременном обращении за медицинской помощью на весь курс лечения потребуется 2–3 месяца.
Реабилитация и восстановление образа жизни
Чтобы разработать сустав после лечения, необходимо выполнять комплексы упражнений лечебной физкультуры. В каждом конкретном случае врач подбирает упражнения индивидуально. Упражнения снимают контрактуру мышц, устраняют спазмы, улучшают кровообращение. От существенных физических нагрузок придется временно отказаться.
От существенных физических нагрузок придется временно отказаться.
Также для восстановления функций сустава пациенту может быть назначено:
— водные процедуры;
— ультразвук;
— массаж;
— озонотерапия;
— гирудотерапия;
— токовые импульсы.
Образ жизни при дегенеративной менископатии
Чтобы избежать осложнений заболевания, рекомендуется:
— избавиться от вредных привычек;
— не допускать переохлаждения;
— принимать витаминные комплексы;
— избегать физических повреждений;
— ежегодно проходить профилактический осмотр;
— постоянно укреплять связки коленного сустава — обязателен строгий контроль относительно уровня нагрузки;
— избегать сидения на корточках;
— сбалансированно питаться, следить за весом;
— при выполнении физической работы лучше всего фиксировать колено с помощью специальных накладок или эластичного бинта.
В нашей клинике можно провести детальную диагностику дегенеративной менископатии, не покидая стен сразу обратиться за консультацией к квалифицированным специалистам и начать лечение. В клинике имеется своя современная диагностическая база — аппараты УЗИ, КТ, МРТ.
Записаться
Мукоидная дегенерация передней крестообразной связки: лечение и исход
Indian J Orthop. 2014 март-апрель; 48(2): 197–202.
doi: 10.4103/0019-5413.128765
, , , 1 , , и 2
редкое патологическое поражение передней крестообразной связки (ПКС). Муцинозный материал в составе передней крестообразной связки вызывает боль и ограничение движений в колене. В этой серии описываются клинико-рентгенологические проявления пациентов со слизистой передней крестообразной связки, частичная артроскопическая санация передней крестообразной связки и исходы.
Материалы и методы:
В течение 3 лет 11 пациентов были включены на основании клинического подозрения, результатов магнитно-резонансной томографии (МРТ), артроскопических особенностей и гистопатологического подтверждения MD ПКС.
Результат:
Шесть пациентов были мужчинами и пять женщинами со средним возрастом 40 лет (диапазон 21-59 лет). Все пациенты жаловались на боль в колене со средней продолжительностью 5 месяцев (от 1 до 24 месяцев). У всех пациентов было болезненное глубокое сгибание с 63,6% (9).0030 N = 7) сообщение о незначительной травме до появления симптомов. МРТ выявила ДМ передней крестообразной связки у всех с ассоциированной кистой у трех пациентов. Частичная санация передней крестообразной связки была проведена у 10 и полная у 1 пациента. Ни одному из них не потребовалась носовая пластика. Гистопатология подтвердила диагноз у всех. При среднем сроке наблюдения 13,81 месяца (диапазон 6-28 месяцев) у всех пациентов восстановилось полное сгибание, и никто не жаловался на нестабильность.
Заключение:
Предварительное знание состояния с высоким индексом подозрения и тщательная интерпретация МРТ могут установить диагноз до операции. Он хорошо реагирует на частичную санацию передней крестообразной связки и муцинозного материала без развития нестабильности.
Ключевые слова: Передняя крестообразная связка, стебель сельдерея, уменьшение объема, мукоидная дегенерация
Мукоидная дегенерация (MD) передней крестообразной связки (ПКС) является редким патологическим состоянием с спорными теориями происхождения. 1 ,2 ,3 ,4 ,5 Характеризуется инфильтрацией слизистоподобного вещества (гликозаминогликанов) вкраплениями в вещество ПКС, что вызывает боль в колене и ограничение движений. Это существо было описано всего десять лет назад Кумаром 9.0030 и др. . в 1999 г. 6 С тех пор многие авторы выявили и описали свой опыт и предложили свои собственные рекомендации по лечению. 3 ,4 ,6 ,7 Бергинс и др. . обзор 4221 магнитно-резонансной томографии (МРТ) коленного сустава показал, что 1,8% ( N = 74) коленных суставов могут быть поражены МД ( N = 17) и мукоидной кистой ( N = 57).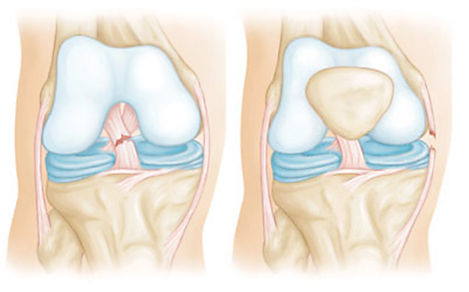 8 В прошлом считавшаяся редким явлением, в последнее время во многих сообщениях о БМ подчеркивается тот факт, что это не редкое состояние и, возможно, его не диагностировали или неправильно диагностировали, и о нем сообщали как о частичном или полном разрыве передней крестообразной связки. 2 ,3 ,5 ,7 ,9 ,10 ,11 ,12 результат у одиннадцати таких пациентов.
8 В прошлом считавшаяся редким явлением, в последнее время во многих сообщениях о БМ подчеркивается тот факт, что это не редкое состояние и, возможно, его не диагностировали или неправильно диагностировали, и о нем сообщали как о частичном или полном разрыве передней крестообразной связки. 2 ,3 ,5 ,7 ,9 ,10 ,11 ,12 результат у одиннадцати таких пациентов.
11 пациентов были включены в это проспективное исследование, проведенное в период с марта 2008 г. по май 2011 г. Все пациенты жаловались на боль в колене без нестабильности. Все они не прошли испытание консервативным лечением в течение как минимум 6-8 недель. МРТ (мощностью 1,5 тесла) выполняли всем больным. Всем больным выполнена диагностическая артроскопия коленного сустава под жгутом под соответствующей анестезией. Во время диагностической артроскопии коленного сустава через стандартный переднебоковой порт ПКС выглядела гипертрофированной, выпуклой и занимала большую часть вырезки с отсутствием синовиальной оболочки над ПКС и слизистой связкой во всех случаях. Сопутствующие поражения мениска и хряща лечили по стандартному протоколу через стандартный переднемедиальный порт. Используя комбинацию бритвенного лезвия 4,0 мм (Styrker, США) и артроскопических корзинчатых щипцов, объемные мукоидные ПКС были аккуратно удалены, удалив как можно больше муцинозного материала и тщательно сохранив нормальные волокна. В основном волокна, которые упираются в латеральный мыщелок бедра (LFC), представляют собой заднелатеральную группу волокон. Были предприняты меры для сохранения нормальных волокон с интактным бедренным и большеберцовым прикреплением. Иногда небольшое количество слизистого материала остается для защиты нормальных волокон ПКС, поскольку невозможно удалить весь муцинозный материал без ущерба для оставшейся нормальной ПКС. Нотчпластика не проводилась ни у одного из пациентов. Другие сопутствующие кисты в основании ПКС или позади задней крестообразной связки (ЗКС) были сбриты. Дегенерированный ПКС и муцинозный материал были отправлены на гистопатологическое исследование.
Сопутствующие поражения мениска и хряща лечили по стандартному протоколу через стандартный переднемедиальный порт. Используя комбинацию бритвенного лезвия 4,0 мм (Styrker, США) и артроскопических корзинчатых щипцов, объемные мукоидные ПКС были аккуратно удалены, удалив как можно больше муцинозного материала и тщательно сохранив нормальные волокна. В основном волокна, которые упираются в латеральный мыщелок бедра (LFC), представляют собой заднелатеральную группу волокон. Были предприняты меры для сохранения нормальных волокон с интактным бедренным и большеберцовым прикреплением. Иногда небольшое количество слизистого материала остается для защиты нормальных волокон ПКС, поскольку невозможно удалить весь муцинозный материал без ущерба для оставшейся нормальной ПКС. Нотчпластика не проводилась ни у одного из пациентов. Другие сопутствующие кисты в основании ПКС или позади задней крестообразной связки (ЗКС) были сбриты. Дегенерированный ПКС и муцинозный материал были отправлены на гистопатологическое исследование. Гистопатология указывала на MD ПКС. В послеоперационном периоде всем пациентам разрешалась немедленная нагрузка, мобилизация коленного сустава и упражнения для укрепления мышц.
Гистопатология указывала на MD ПКС. В послеоперационном периоде всем пациентам разрешалась немедленная нагрузка, мобилизация коленного сустава и упражнения для укрепления мышц.
Шесть мужчин и пять женщин (соотношение 1,2:1) были частью исследования []. Медиана возраста пациентов составила 40 лет (диапазон 21-59 лет). Средняя продолжительность боли составила 5 месяцев (от 1 до 24 месяцев). Все пациенты жаловались на боль в колене и затруднения при сгибании колена при разгибании. Семь пациентов (63,6%) сообщили о незначительной травме до появления симптомов. У 5 пациентов (45,45%) отмечалась болезненность суставной поверхности. У пяти пациентов (45,45%) наблюдалось полное сгибание, но болезненное глубокое сгибание более 100°. Остальные шесть имели средний диапазон движений при сгибании 109°.° (диапазон 80-120°) и дальнейшее движение было невозможно. Обзорные рентгенограммы указательного колена были нормальными у всех пациентов. Три МРТ извне (четыре МРТ были сделаны в различных сторонних больницах) и два МРТ в клинике первоначально были зарегистрированы как частичный или полный разрыв ПКС, тогда как остальные шесть были зарегистрированы как МД ПКС. Однако при рассмотрении автором и опытным радиологом учреждения, поскольку ни у одного пациента не было сообщений о нестабильности, МРТ выявила MD ПКС у всех пациентов и отсутствие разрыва [рисунки и ]. Кроме того, 72,7% ( N = 8) была ассоциированная солитарная костная киста в основании большеберцового прикрепления ПКС. Отдельное поражение передней крестообразной связки на МРТ не может быть прокомментировано. Артроскопия выявила признаки, свидетельствующие о МД, во всех одиннадцати случаях с ассоциированной внутрисуставной кистой в трех из них [Рисунок -]; у одного он был перед ПКС и позади ПКС, еще у двух — перед ПКС. У другого была экстракапсулярная киста под медиальной головкой икроножной мышцы. У шести пациентов также были изменения хряща 1-2 степени в коленном суставе; и у одного были изменения 3 степени в медиальном отделе. У одного пациента был небольшой радиальный разрыв в задней трети медиального мениска, а у другого — неполный дисковидный латеральный мениск. После тщательной обработки слизистой передней крестообразной связки и связанной с ней кисты [] гистопатология подтвердила диагноз MD передней крестообразной связки во всех одиннадцати случаях [].
Однако при рассмотрении автором и опытным радиологом учреждения, поскольку ни у одного пациента не было сообщений о нестабильности, МРТ выявила MD ПКС у всех пациентов и отсутствие разрыва [рисунки и ]. Кроме того, 72,7% ( N = 8) была ассоциированная солитарная костная киста в основании большеберцового прикрепления ПКС. Отдельное поражение передней крестообразной связки на МРТ не может быть прокомментировано. Артроскопия выявила признаки, свидетельствующие о МД, во всех одиннадцати случаях с ассоциированной внутрисуставной кистой в трех из них [Рисунок -]; у одного он был перед ПКС и позади ПКС, еще у двух — перед ПКС. У другого была экстракапсулярная киста под медиальной головкой икроножной мышцы. У шести пациентов также были изменения хряща 1-2 степени в коленном суставе; и у одного были изменения 3 степени в медиальном отделе. У одного пациента был небольшой радиальный разрыв в задней трети медиального мениска, а у другого — неполный дисковидный латеральный мениск. После тщательной обработки слизистой передней крестообразной связки и связанной с ней кисты [] гистопатология подтвердила диагноз MD передней крестообразной связки во всех одиннадцати случаях [].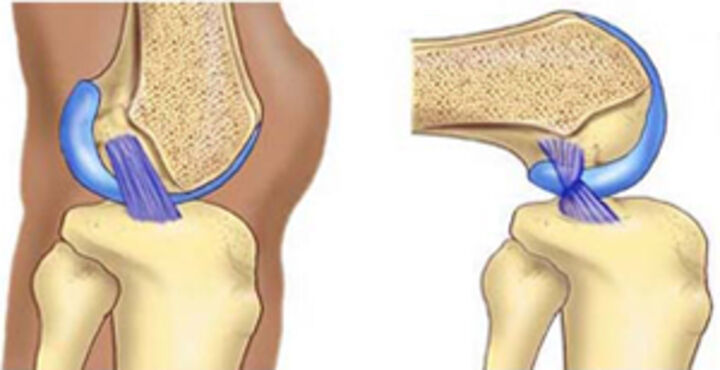 В двух случаях также была выявлена гиперпластическая синовиальная оболочка. Средний период наблюдения составил 13,81 месяца (от 6 до 28 месяцев). У всех пациентов восстановилось полное сгибание без потери разгибания. Однако у немногих продолжали возникать эпизодические боли при подъеме по лестнице, длительной ходьбе или сидении на корточках []. Все пациенты возобновили свою обычную повседневную деятельность. На нестабильность никто не жаловался. Семь пациентов (63,6%) имели положительную реакцию по Лахману 1 степени, у одного была положительная реакция по Лахману 2 степени, а у остальных не было выявлено объективной слабости. Средний послеоперационный балл Lysholm составил 89.0,54 (диапазон: 85-95).
В двух случаях также была выявлена гиперпластическая синовиальная оболочка. Средний период наблюдения составил 13,81 месяца (от 6 до 28 месяцев). У всех пациентов восстановилось полное сгибание без потери разгибания. Однако у немногих продолжали возникать эпизодические боли при подъеме по лестнице, длительной ходьбе или сидении на корточках []. Все пациенты возобновили свою обычную повседневную деятельность. На нестабильность никто не жаловался. Семь пациентов (63,6%) имели положительную реакцию по Лахману 1 степени, у одного была положительная реакция по Лахману 2 степени, а у остальных не было выявлено объективной слабости. Средний послеоперационный балл Lysholm составил 89.0,54 (диапазон: 85-95).
Таблица 1
Клинические данные пациентов
Открыть в отдельном окне
Открыть в отдельном окне
Сагиттальная протонная плотность, взвешенная (а) и Т1-взвешенная (б) Магнитно-резонансные изображения (Т1 и ФС Т2) показаны киста перед передней крестообразной связкой и многокамерная киста позади задней крестообразной связки (ПКС) с сохраненными волокнами; однако ACL громоздка и имеет повышенную интенсивность сигнала и внешний вид стебля сельдерея.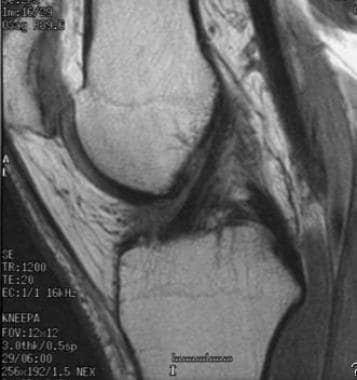 Внутрикостная киста ниже большеберцового прикрепления передней крестообразной связки (белая стрелка)
Внутрикостная киста ниже большеберцового прикрепления передней крестообразной связки (белая стрелка)
Открыть в отдельном окне
Магнитно-резонансные изображения, показывающие многокамерную кисту позади задней крестообразной связки и передней крестообразной связки ), занимающая межмыщелковую вырезку с отсутствующим синовиальным слоем. (b) Массивные волокна сдавливают латеральный мыщелок бедра. (c) Многокамерная киста перед слизистой передней крестообразной связки (черная звезда). (d) Деконгестированная межмыщелковая область после уменьшения объема слизистой передней крестообразной связки с обнажением слизистого материала (стрелка). LFC, латеральный мыщелок бедренной кости
Открыть в отдельном окне
Микрофотография, показывающая (а) коллагеновые волокна с примесью бледно-фиолетового слизистого материала, а также несколько мелких капилляров местами (H и E, ×400). (б) рыхлая соединительная ткань с обширной мукоидной дегенерацией (H и E, ×100)
Таблица 2
Диагностическая и лечебная сводка пациентов
Открыто в отдельном окне
МД — редкая патология ПКС 1 ,2 ,3 ,4 ,5 и обычно поражает людей среднего возраста со средним возрастом 42 года. 2 ,4 ,5 ,8 ,9 ,13 Ким и др. . обнаружил, что это чаще встречается у пожилых людей (средний возраст: 61 год) с дегенеративными коленями. 1 В нашем исследовании медиана возраста составила 40 лет, о чем сообщают и другие авторы. Бергин и др. подтвердили, что соотношение мужчин и женщин составляет 1:1. 8 и 1,28:1 от Salvati и др. . 13 В нашем исследовании соотношение было 1,2:1. Средняя продолжительность боли составила 5 месяцев. Другие авторы также сообщают, что симптомы могут сохраняться в течение недель или месяцев. 1 ,9 ,14
2 ,4 ,5 ,8 ,9 ,13 Ким и др. . обнаружил, что это чаще встречается у пожилых людей (средний возраст: 61 год) с дегенеративными коленями. 1 В нашем исследовании медиана возраста составила 40 лет, о чем сообщают и другие авторы. Бергин и др. подтвердили, что соотношение мужчин и женщин составляет 1:1. 8 и 1,28:1 от Salvati и др. . 13 В нашем исследовании соотношение было 1,2:1. Средняя продолжительность боли составила 5 месяцев. Другие авторы также сообщают, что симптомы могут сохраняться в течение недель или месяцев. 1 ,9 ,14
Несколько теорий, таких как синовиальная, травматическая, дегенеративная, эктопическая, измененная механика сустава и т. д., были выдвинуты для объяснения неуловимого патологического происхождения MD ПКС. 1 ,2 ,3 ,4 «Синовиальная» теория постулирует скопление синовиальной жидкости внутри вещества ПКС в грыжевом мешке синовиальной оболочки. 15 «Травматическая» теория подчеркивает тот факт, что после травмы фибробласты ПКС секретируют гликозаминогликаны, которые откладываются внутри вещества ПКС. 16 Другая теория травматического происхождения гласит, что клеточный ответ на травму высвобождает муциновое вещество, гиалуроновую кислоту. При движении сустава и тканей муциновое вещество рассекает волокна связки и проникает внутрь волокон связки, вызывая ее веретенообразную дилатацию. 17 Другие теории включают «дегенеративную» теорию, которая утверждает, что МД может возникнуть из-за старения. 1 ,11 ,18 «Эктопическая» теория представляет собой интересную гипотезу, согласно которой внутри ПКС может существовать эктопическая синовиальная ткань, приводящая к образованию микрокист. 3 ,14 Другие теории включают пролиферацию плюрипотентных мезенхимальных стволовых клеток 4 и незначительные изменения кинематики суставов из-за остеоартрита, разрывов менисков и других дегенеративных изменений, ведущих к растяжению крестообразных связок.
15 «Травматическая» теория подчеркивает тот факт, что после травмы фибробласты ПКС секретируют гликозаминогликаны, которые откладываются внутри вещества ПКС. 16 Другая теория травматического происхождения гласит, что клеточный ответ на травму высвобождает муциновое вещество, гиалуроновую кислоту. При движении сустава и тканей муциновое вещество рассекает волокна связки и проникает внутрь волокон связки, вызывая ее веретенообразную дилатацию. 17 Другие теории включают «дегенеративную» теорию, которая утверждает, что МД может возникнуть из-за старения. 1 ,11 ,18 «Эктопическая» теория представляет собой интересную гипотезу, согласно которой внутри ПКС может существовать эктопическая синовиальная ткань, приводящая к образованию микрокист. 3 ,14 Другие теории включают пролиферацию плюрипотентных мезенхимальных стволовых клеток 4 и незначительные изменения кинематики суставов из-за остеоартрита, разрывов менисков и других дегенеративных изменений, ведущих к растяжению крестообразных связок. 1 Ланкастер и др. . Теория «множественной микротравмы» утверждает, что множественные микро/незначительные повреждения приводят к образованию микрокист, которые со временем сливаются в крупные мукоидные образования. 12 Он также считал, что основной причиной БМ может быть повреждение синовиальной оболочки, что подтверждается тем фактом, что в большинстве случаев с БМ синовиальная оболочка над ПКС отсутствовала или была атрофирована. 63,6% ( N = 7) наших пациентов сообщили о незначительной травме до появления симптомов. В большинстве серий не сообщалось о какой-либо значительной травме до появления симптомов. 1 ,5 В то время как немногие другие сообщали о травматическом событии до появления симптомов. 19 Lancaster’s’ и др. . теория была также поддержана Амиэлем и др. . где он доказал, что повреждение синовиальной оболочки может привести к воздействию вещества ACL на вредные эффекты гемартроза.
1 Ланкастер и др. . Теория «множественной микротравмы» утверждает, что множественные микро/незначительные повреждения приводят к образованию микрокист, которые со временем сливаются в крупные мукоидные образования. 12 Он также считал, что основной причиной БМ может быть повреждение синовиальной оболочки, что подтверждается тем фактом, что в большинстве случаев с БМ синовиальная оболочка над ПКС отсутствовала или была атрофирована. 63,6% ( N = 7) наших пациентов сообщили о незначительной травме до появления симптомов. В большинстве серий не сообщалось о какой-либо значительной травме до появления симптомов. 1 ,5 В то время как немногие другие сообщали о травматическом событии до появления симптомов. 19 Lancaster’s’ и др. . теория была также поддержана Амиэлем и др. . где он доказал, что повреждение синовиальной оболочки может привести к воздействию вещества ACL на вредные эффекты гемартроза. 20 Дейе и др. . доказали, что синовиальная оболочка, окружающая ПКС, обладает заживляющей и защитной способностью на ПКС, и она уменьшается после резекции или повреждения. 21 Во всех наших случаях не было синовиальной выстилки над ПКС. Несколько других авторов также сообщили об отсутствии синовиальной выстилки над ПКС. 5 Ча и др. . считали, что анатомия выемки, особенно меньшая, и вертикальная выемка предрасполагают ПКС к импинджменту и, следовательно, приводят к микротравме ПКС. 22 Мы не предпринимали никаких попыток измерить размер надреза и соотнести его с MD ACL. Таким образом, большинство авторов заключают, что первичным фактором для MD ACL, по-видимому, является повреждение синовиальной оболочки. Юнг и др. . в своем исследовании сообщили, что существует значительная корреляция между увеличением наклона большеберцовой кости и MD передней крестообразной связки. 23
20 Дейе и др. . доказали, что синовиальная оболочка, окружающая ПКС, обладает заживляющей и защитной способностью на ПКС, и она уменьшается после резекции или повреждения. 21 Во всех наших случаях не было синовиальной выстилки над ПКС. Несколько других авторов также сообщили об отсутствии синовиальной выстилки над ПКС. 5 Ча и др. . считали, что анатомия выемки, особенно меньшая, и вертикальная выемка предрасполагают ПКС к импинджменту и, следовательно, приводят к микротравме ПКС. 22 Мы не предпринимали никаких попыток измерить размер надреза и соотнести его с MD ACL. Таким образом, большинство авторов заключают, что первичным фактором для MD ACL, по-видимому, является повреждение синовиальной оболочки. Юнг и др. . в своем исследовании сообщили, что существует значительная корреляция между увеличением наклона большеберцовой кости и MD передней крестообразной связки. 23
Наиболее распространенным и постоянным симптомом является боль в колене, преимущественно в задней части.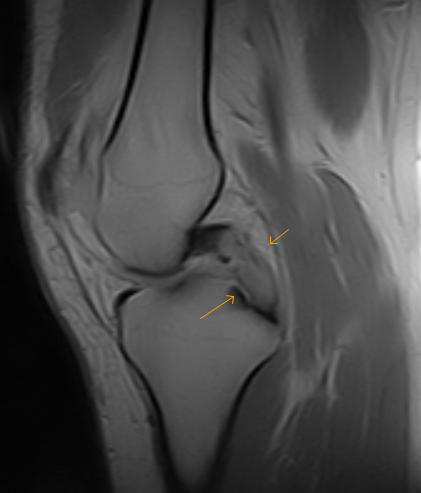 1 ,3 ,4 ,10 ,24 Гипотетически это вызвано механическим столкновением с ЗКС и задней капсулой, вызывающим эрозию кости 1 ,113 или 90 с. 3 ,4 ,6 Исследование Fealy et al . упомянул, что боль также может быть связана с раздражением внутрисухожильных ноцицепторов во время повышенного сгибания колена. 10 Декомпрессия ПКС, уменьшающая напряжение между волокнами, подтверждает этот факт. Боль в колене при сгибании, вероятно, связана с напряжением переднемедиального пучка. 10 ,25 Также была описана боль в колене во время конечного разгибания. 1 ,3 Также упоминалась активная роль химических медиаторов, таких как субстанция Р и пептид, родственный гену кальцитонина. 10 Другие клинические проявления: механическая блокада разгибания; припухлость и щелчки непостоянны. 3 ,4 ,10 У наших пациентов характер проявления был аналогичен описанному в литературе.
1 ,3 ,4 ,10 ,24 Гипотетически это вызвано механическим столкновением с ЗКС и задней капсулой, вызывающим эрозию кости 1 ,113 или 90 с. 3 ,4 ,6 Исследование Fealy et al . упомянул, что боль также может быть связана с раздражением внутрисухожильных ноцицепторов во время повышенного сгибания колена. 10 Декомпрессия ПКС, уменьшающая напряжение между волокнами, подтверждает этот факт. Боль в колене при сгибании, вероятно, связана с напряжением переднемедиального пучка. 10 ,25 Также была описана боль в колене во время конечного разгибания. 1 ,3 Также упоминалась активная роль химических медиаторов, таких как субстанция Р и пептид, родственный гену кальцитонина. 10 Другие клинические проявления: механическая блокада разгибания; припухлость и щелчки непостоянны. 3 ,4 ,10 У наших пациентов характер проявления был аналогичен описанному в литературе. У всех наших пациентов была боль при глубоком сгибании без нестабильности. Ни у кого не было блока расширения. В настоящее время трудно указать единственную причину боли в колене, и, судя по имеющейся литературе, она является многофакторной. Мы рассматриваем возможность возникновения боли из-за ущемления мягких тканей и костей поблизости, что было подтверждено артроскопически. Однако постановка клинического диагноза МД ПКС затруднена из-за множества неспецифических проявлений этого состояния. 1 ,2 ,7 ,10 ,24 Кроме того, сопутствующие патологии, такие как повреждение хряща и разрыв мениска, вносят свой вклад в боль и могут быть причиной остаточной боли после операции по поводу МД ПКС.
У всех наших пациентов была боль при глубоком сгибании без нестабильности. Ни у кого не было блока расширения. В настоящее время трудно указать единственную причину боли в колене, и, судя по имеющейся литературе, она является многофакторной. Мы рассматриваем возможность возникновения боли из-за ущемления мягких тканей и костей поблизости, что было подтверждено артроскопически. Однако постановка клинического диагноза МД ПКС затруднена из-за множества неспецифических проявлений этого состояния. 1 ,2 ,7 ,10 ,24 Кроме того, сопутствующие патологии, такие как повреждение хряща и разрыв мениска, вносят свой вклад в боль и могут быть причиной остаточной боли после операции по поводу МД ПКС.
Золотым стандартом визуализации для диагностики MD ПКС является МРТ, которая показывает промежуточную интенсивность сигнала на Т1-взвешенных изображениях и высокую интенсивность сигнала на Т2-взвешенных изображениях. 1 ,4 ,5 ,7 Волокна ПКС обычно толстые и плохо очерчены, но ориентация и непрерывность обычно сохраняются.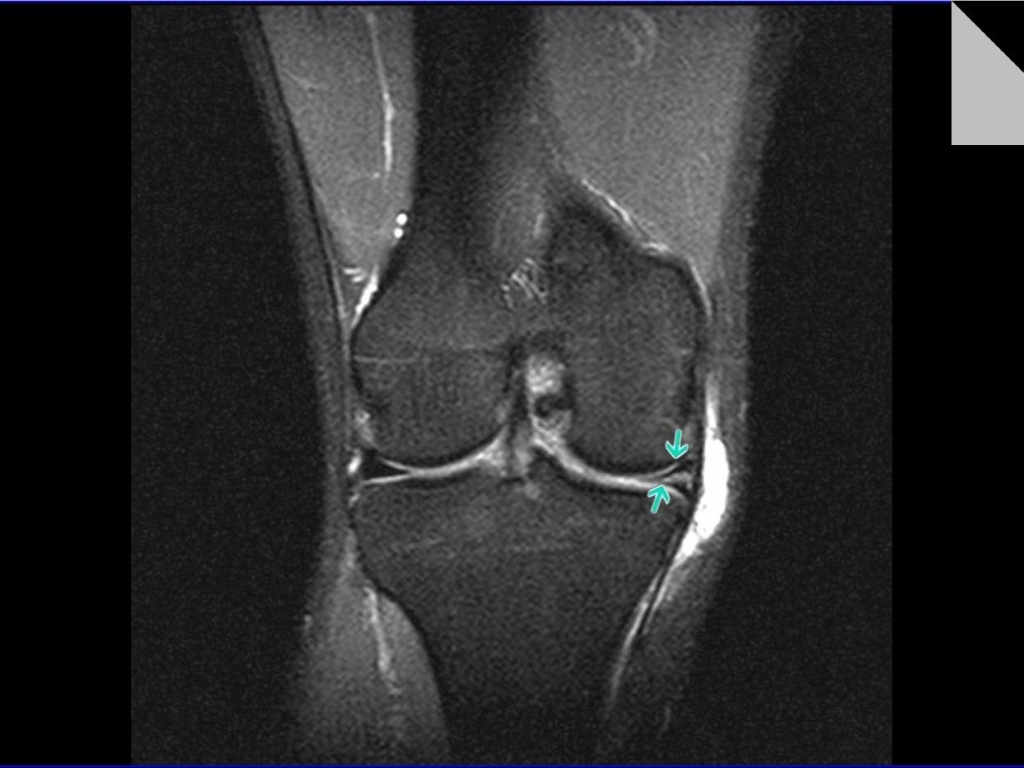 1 ,2 ,7 ,22 Бергин и др. . в своем исследовании сообщили о подробных результатах после ретроспективного изучения 4221 МРТ коленного сустава и помогли отличить МД от мукоидной кисты. 8 Нарвекар и Гаджар описывают наличие массы, подобной конфигурации, переплетенной в волокнах. 5 Однако самый характерный внешний вид – это «стебель сельдерея». 7 Учитывая ограниченную осведомленность, ошибочный диагноз разрыва довольно часто встречается как клинически, так и на МРТ. 2 ,5 ,7 ,22 ,24 В нашей серии первоначально 45,5% МРТ ( N = 5) были ошибочно зарегистрированы как разрыв ПКС. Макинтайр и др. . описал десять пациентов, у которых изначально на МРТ были ошибочно приняты за слезы, но при артроскопии и зондировании был обнаружен слизистый материал. 7 Макино и др. . описал наличие сопутствующих поражений, таких как внутрикостная киста большеберцовой кости и ганглий, обнаруженные на МРТ.
1 ,2 ,7 ,22 Бергин и др. . в своем исследовании сообщили о подробных результатах после ретроспективного изучения 4221 МРТ коленного сустава и помогли отличить МД от мукоидной кисты. 8 Нарвекар и Гаджар описывают наличие массы, подобной конфигурации, переплетенной в волокнах. 5 Однако самый характерный внешний вид – это «стебель сельдерея». 7 Учитывая ограниченную осведомленность, ошибочный диагноз разрыва довольно часто встречается как клинически, так и на МРТ. 2 ,5 ,7 ,22 ,24 В нашей серии первоначально 45,5% МРТ ( N = 5) были ошибочно зарегистрированы как разрыв ПКС. Макинтайр и др. . описал десять пациентов, у которых изначально на МРТ были ошибочно приняты за слезы, но при артроскопии и зондировании был обнаружен слизистый материал. 7 Макино и др. . описал наличие сопутствующих поражений, таких как внутрикостная киста большеберцовой кости и ганглий, обнаруженные на МРТ. 2 72,7% случаев ( N = 8) в нашей серии была ассоциированная внутрикостная киста большеберцового прикрепления ПКС.
2 72,7% случаев ( N = 8) в нашей серии была ассоциированная внутрикостная киста большеберцового прикрепления ПКС.
Артроскопические признаки включают интактную, но фибриллированную, желтоватую и гипертрофированную ПКС 7 ,8 ,14 ,26 ,27 и отсутствие слизистой связки. 5 В остальном нормальная ПКС выглядит гладкой, с тонкой синовиальной оболочкой, покрывающей ее, и наличие слизистой связки является вполне устойчивым признаком. Передняя крестообразная связка обычно выпячивается вперед в вырезке и упирается в LFC. В наших случаях передние выбухающие волокна ПКС были интактными, объемными и сдавливали ЛФК. Во всех случаях передняя крестообразная связка была лишена синовиальной оболочки, а слизистая связка отсутствовала, как сообщалось в литературе. В трех случаях были ассоциированные кистозные изменения в основании ПКС и позади ПКС, а в одном случае была киста под медиальной головкой икроножной мышцы, что подтверждает тот факт, что МД и МС могут сосуществовать и иметь общий патогенез. Также важно распознать MD ПКС, иначе это может привести к нежелательной менискэктомии. 26
Также важно распознать MD ПКС, иначе это может привести к нежелательной менискэктомии. 26
Под микроскопом при БМ обычно обнаруживают плотные зернистые гликопротеины и мукопротеины (гликозоаминогликаны), расположенные между тонкими хрупкими коллагеновыми фибриллами ПКС, которые обнаруживаются с помощью гематоксилина и эозина или альцианового синего. 4 ,10 БД можно отличить от СК по диффузному интерстициальному поражению среди здоровых волокон передней крестообразной связки, отсутствию кистозной оболочки вокруг БД и отсутствию синовиальной выстилки. Все 11 наших случаев выявили ДМ ПКС. Шелли и др. . сообщил об уникальном случае метастатической аденокарциномы легкого в колено, имитирующей MD ПКС. 24 Этот факт доказывает важность направления иссеченного образца на гистопатологию, даже если рентгенологически и артроскопически он может выглядеть как ДМ передней крестообразной связки или мукоидной кисты.
Кумар и др. . считали полное удаление ПКС безопасным вариантом, который не приводил к нестабильности. 6 Но большинство авторов считают, что санация муцинозного вещества с частичным уменьшением объема передней крестообразной связки является эффективным терапевтическим вариантом, не вызывающим нестабильности. 3 ,4 ,7 ,22 Некоторые авторы считают необходимой дополнительную носовую пластику. 1 ,5 Но Motmans и Verheyden особо отмечают, что носовая пластика не требуется, поскольку тщательная санация сама по себе устраняет импинджмент и тем самым патологию. 4 Линц и др. . выполнили две Notch-пластики из 29 пациентов, но не в плановом порядке. 27 Мы провели тщательную и продуманную санацию слизистой передней крестообразной связки с целью уменьшения объема, удаления слизистой массы и декомпрессии объемной патологической передней крестообразной связки. Мы не проводили Notch-пластику ни у одного из наших пациентов, так как не рассматривали ее как часть первичной патологии.
. считали полное удаление ПКС безопасным вариантом, который не приводил к нестабильности. 6 Но большинство авторов считают, что санация муцинозного вещества с частичным уменьшением объема передней крестообразной связки является эффективным терапевтическим вариантом, не вызывающим нестабильности. 3 ,4 ,7 ,22 Некоторые авторы считают необходимой дополнительную носовую пластику. 1 ,5 Но Motmans и Verheyden особо отмечают, что носовая пластика не требуется, поскольку тщательная санация сама по себе устраняет импинджмент и тем самым патологию. 4 Линц и др. . выполнили две Notch-пластики из 29 пациентов, но не в плановом порядке. 27 Мы провели тщательную и продуманную санацию слизистой передней крестообразной связки с целью уменьшения объема, удаления слизистой массы и декомпрессии объемной патологической передней крестообразной связки. Мы не проводили Notch-пластику ни у одного из наших пациентов, так как не рассматривали ее как часть первичной патологии.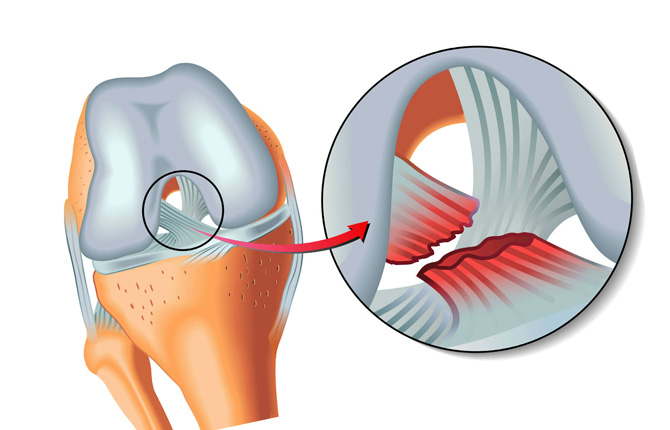 Мы полагаем, что в некоторых случаях, когда вырез достаточно стенозирован и сдавлен остеофитами, может потребоваться пластика носа, особенно у пожилых пациентов. Однако у пациентов среднего возраста, у которых вырез не содержит остеофитов, в этом может не быть необходимости.
Мы полагаем, что в некоторых случаях, когда вырез достаточно стенозирован и сдавлен остеофитами, может потребоваться пластика носа, особенно у пожилых пациентов. Однако у пациентов среднего возраста, у которых вырез не содержит остеофитов, в этом может не быть необходимости.
Хотя все пациенты восстановили полное сгибание после удаления муцинозной передней крестообразной связки, некоторые из них продолжали испытывать легкую боль при ходьбе или подъеме по лестнице. Вероятно, это можно объяснить сопутствующими поражениями, такими как повреждение хряща в пателлофеморальном или большеберцово-бедренном суставе или разрыв мениска.
После уменьшения объема, Lintz и др. . продемонстрировал увеличение переднего смещения (среднее значение: 8 мм) при осмотре Телоса. Однако только двум из 29 потребовалась реконструкция передней крестообразной связки через 2-5 лет после процедуры индексации. 27 Однако авторы не уточнили, развилась ли нестабильность у этих двух пациентов из-за хронического растяжения после частичной резекции или из-за субтотальной или тотальной резекции слизистой передней крестообразной связки.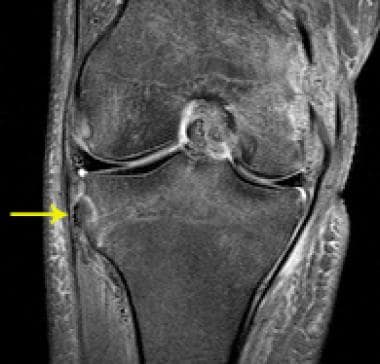 Дежур и др. . продемонстрировал положительный передний выдвижной ящик у 36% и положительное смещение шарнира у 55% пациентов после санации. 28 В нашей серии после удаления опухоли 63,6% ( N = 7) имели положительную реакцию по Лахману 1 степени и 9% ( n = 1) имели положительную реакцию по Лахману 2 степени. Ни один из них не продемонстрировал положительного смещения точки опоры. Ни у одного из них не развилась нестабильность до окончательного наблюдения. Однако преждевременно говорить, что у этих пациентов не разовьется нестабильность в будущем, так как все они были пациентами с малоподвижным образом жизни, за исключением одного, играющего в бадминтон. Вопрос о том, не разовьется ли нестабильность в будущем после частичного уменьшения объема у пациентов, чья профессия требует высокой нагрузки от колена или спортсменов, является предметом споров. Многоцентровое, долгосрочное наблюдение за пациентами определит, является ли разумное уменьшение объема ПКС безопасным и достаточным или существует необходимость полного удаления ПКС с реконструкцией или без нее.
Дежур и др. . продемонстрировал положительный передний выдвижной ящик у 36% и положительное смещение шарнира у 55% пациентов после санации. 28 В нашей серии после удаления опухоли 63,6% ( N = 7) имели положительную реакцию по Лахману 1 степени и 9% ( n = 1) имели положительную реакцию по Лахману 2 степени. Ни один из них не продемонстрировал положительного смещения точки опоры. Ни у одного из них не развилась нестабильность до окончательного наблюдения. Однако преждевременно говорить, что у этих пациентов не разовьется нестабильность в будущем, так как все они были пациентами с малоподвижным образом жизни, за исключением одного, играющего в бадминтон. Вопрос о том, не разовьется ли нестабильность в будущем после частичного уменьшения объема у пациентов, чья профессия требует высокой нагрузки от колена или спортсменов, является предметом споров. Многоцентровое, долгосрочное наблюдение за пациентами определит, является ли разумное уменьшение объема ПКС безопасным и достаточным или существует необходимость полного удаления ПКС с реконструкцией или без нее.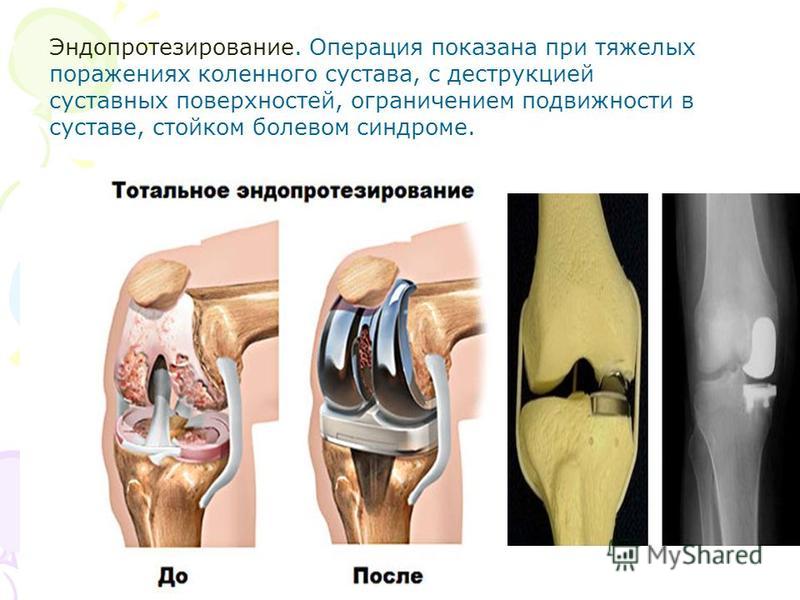
MD передней крестообразной связки не является редкой причиной боли в колене с ограниченным сгибанием у взрослых на фоне незначительной травмы или без нее. Клинические и рентгенологические признаки могут быть неубедительны и скорее могут ввести в заблуждение при постановке диагноза разрыва передней крестообразной связки. Осведомленность об этом необычном образовании важна для артроскопистов, поскольку они могут столкнуться с мукоидным ACL во время операции. Кроме того, артроскописты должны научиться интерпретировать результаты МРТ как подозрения на дисплазию передней крестообразной связки, поскольку во многих случаях это может быть расценено как разрыв передней крестообразной связки. В настоящее время предпочтительным направлением лечения является разумное уменьшение объема и декомпрессия ПКС с максимально возможным удалением муцинозного материала. Нотчпластика может потребоваться не во всех случаях, если нет стенотической вырезки, сдавливающей остаточные волокна. Окончательный диагноз устанавливается при гистологическом исследовании.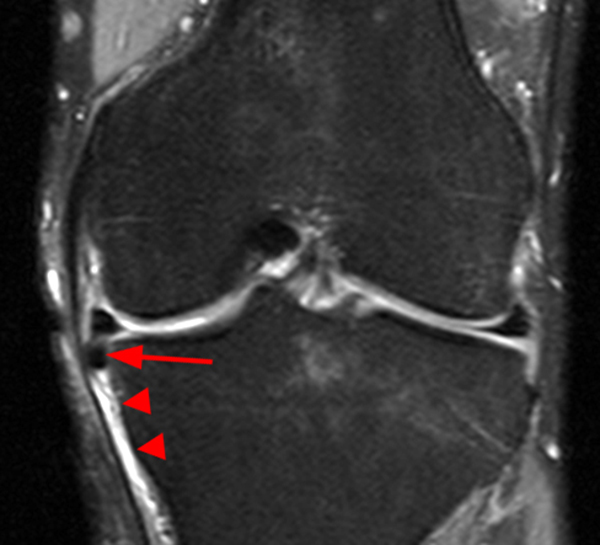 Краткосрочные результаты после санации превосходны. Кроме того, пациент должен быть проинформирован о легкой остаточной боли, которая может возникнуть из-за сопутствующего поражения хряща и мениска. Тем не менее, необходимо длительное наблюдение, чтобы установить, что частичная санация является наиболее оптимальным методом лечения без какой-либо остаточной нестабильности.
Краткосрочные результаты после санации превосходны. Кроме того, пациент должен быть проинформирован о легкой остаточной боли, которая может возникнуть из-за сопутствующего поражения хряща и мениска. Тем не менее, необходимо длительное наблюдение, чтобы установить, что частичная санация является наиболее оптимальным методом лечения без какой-либо остаточной нестабильности.
Источник поддержки: Нет
Конфликт интересов: Нет
1. Kim TH, Lee DH, Lee SH, Kim JM, Kim CW, Bin SI. Артроскопическое лечение мукоидной гипертрофии передней крестообразной связки. Артроскопия. 2008; 24: 642–9. [PubMed] [Google Scholar]
2. Макино А., Паскуаль-Гарридо С., Ролон А., Изола М., Мусколо Д.Л. Мукоидная дегенерация передней крестообразной связки: МРТ, клинические, интраоперационные и гистологические данные. Knee Surg Sports Traumatol Artrosc. 2011;19: 408–11. [PubMed] [Google Scholar]
3. Melloni P, Valls R, Yuguero M, Sáez A. Мукоидная дегенерация передней крестообразной связки с эрозией латерального мыщелка бедра.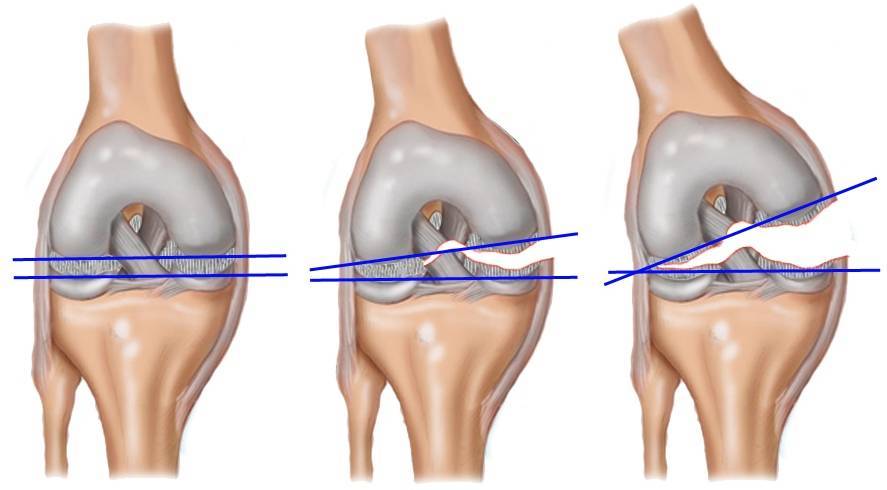 Скелетный радиол. 2004; 33: 359–62. [PubMed] [Google Scholar]
Скелетный радиол. 2004; 33: 359–62. [PubMed] [Google Scholar]
4. Motmans R, Verheyden F. Мукоидная дегенерация передней крестообразной связки. Knee Surg Sports Traumatol Artrosc. 2009; 17: 737–40. [PubMed] [Google Scholar]
5. Нарвекар А., Гаджар С. Мукоидная дегенерация передней крестообразной связки. Артроскопия. 2004; 20:141–6. [PubMed] [Академия Google]
6. Кумар А., Бикерстафф Д.Р., Гримвуд Дж.С., Суварна СК. Мукоидно-кистозная дегенерация крестообразной связки. J Bone Joint Surg Br. 1999; 81: 304–5. [PubMed] [Google Scholar]
7. McIntyre J, Moelleken S, Tirman P. Мукоидная дегенерация передней крестообразной связки ошибочно принята за разрывы связок. Скелетный радиол. 2001;30:312–5. [PubMed] [Google Scholar]
8. Бергин Д., Моррисон В.Б., Каррино Дж.А., Налламшетти С.Н., Бартолоцци А.Р. Ганглии передней крестообразной связки и мукоидная дегенерация: сосуществование и клиническая корреляция. AJR Am J Рентгенол. 2004; 182:1283–7. [PubMed] [Академия Google]
9. Chudasama CH, Chudasama VC, Prabhakar MM. Артроскопическое лечение мукоидной дегенерации передней крестообразной связки. Индийский Дж. Ортоп. 2012;46:561–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Chudasama CH, Chudasama VC, Prabhakar MM. Артроскопическое лечение мукоидной дегенерации передней крестообразной связки. Индийский Дж. Ортоп. 2012;46:561–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Fealy S, Kenter K, Dines JS, Warren RF. Мукоидная дегенерация передней крестообразной связки. Артроскопия. 2001;17:E37. [PubMed] [Google Scholar]
11. Fernandes JL, Viana SL, Mendonça JL, Freitas FM, Bezerra AS, Lima GA, et al. Мукоидная дегенерация передней крестообразной связки: результаты магнитно-резонансной томографии недиагностированного заболевания. Акта Радиол. 2008;49: 75–9. [PubMed] [Google Scholar]
12. Lancaster TF, Kirby AB, Beall DP, Wolff JD, Wu DH. Мукоидная дегенерация передней крестообразной связки: клинический случай. J Okla State Med Assoc. 2004; 97: 326–8. [PubMed] [Google Scholar]
13. Salvati F, Rossi F, Limbucci N, Pistoia ML, Barile A, Masciocchi C. Мукоидная метапластическая дегенерация передней крестообразной связки. J Sports Med Phys Fitness.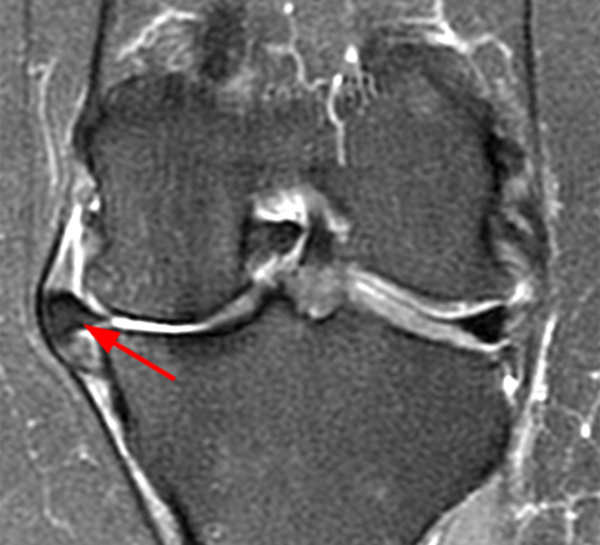 2008; 48: 483–7. [PubMed] [Google Scholar]
2008; 48: 483–7. [PubMed] [Google Scholar]
14. Hensen JJ, Coerkamp EG, Bloem JL, De Schepper AM. Мукоидная дегенерация передней крестообразной связки. JBR-БТР. 2007;90: 192–3. [PubMed] [Google Scholar]
15. Diard F, Chateil JF, Hauger O, Moinard M. Параартикулярные и внутрикостные синовиальные кисты и суставные мукоидные кисты. Дж Радиол. 1999; 80: 679–96. [PubMed] [Google Scholar]
16. Rolf C, Watson TP. История болезни: Внутрисухожильный ганглий передней крестообразной связки у молодого футболиста. J Orthop Surg Res. 2006; 1:11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Bui-Mansfield LT, Youngberg RA. Внутрисуставные ганглии колена: распространенность, проявления, этиология и лечение. AJR Am J Рентгенол. 1997;168:123–7. [PubMed] [Google Scholar]
18. Krudwig WK, Schulte KK, Heinemann C. Внутрисуставные ганглионарные кисты коленного сустава: отчет о 85 случаях и обзор литературы. Knee Surg Sports Traumatol Artrosc. 2004; 12:123–9. [PubMed] [Google Scholar]
19. Какутани К., Йошия С., Мацуи Н., Ямамото Т., Куросака М. Внутрисвязочная киста передней крестообразной связки после травматического события. Артроскопия. 2003;19:1019–22. [PubMed] [Академия Google]
Какутани К., Йошия С., Мацуи Н., Ямамото Т., Куросака М. Внутрисвязочная киста передней крестообразной связки после травматического события. Артроскопия. 2003;19:1019–22. [PubMed] [Академия Google]
20. Amiel D, Billings E, Jr, Harwood FL. Коллагеназная активность в передней крестообразной связке: защитная роль синовиальной оболочки. J Appl Physiol (1985) 1990;69:902–6. [PubMed] [Google Scholar]
21. Дейе М., Очи М., Икута Ю. Высокий потенциал заживления передней крестообразной связки человека. Эксперименты с органной культурой. Акта Ортоп Сканд. 1995; 66: 28–32. [PubMed] [Google Scholar]
22. Cha JH, Lee SH, Shin MJ, Choi BK, Bin SI. Взаимосвязь между мукоидной гипертрофией передней крестообразной связки (ПКС) и морфологическими изменениями межмыщелковой вырезки: корреляция МРТ и артроскопии. Скелетный радиол. 2008; 37: 821–6. [PubMed] [Академия Google]
23. Юнг К.Х., Чо С.Д., Пак К.Б., Юм Ю.С. Взаимосвязь мукоидной дегенерации передней крестообразной связки и заднего ската большеберцовой кости. Артроскопия. 2012; 28: 502–6. [PubMed] [Google Scholar]
Артроскопия. 2012; 28: 502–6. [PubMed] [Google Scholar]
24. Shelly MJ, Dheer S, Kavanagh EC. Метастатическая аденокарцинома легкого, имитирующая мукоидную дегенерацию передней крестообразной связки. Ir J Med Sci. 2010;179:309–11. [PubMed] [Google Scholar]
25. Гиргис Ф.Г., Маршалл Дж.Л., Монайем А. Крестообразные связки коленного сустава. Анатомический, функциональный и экспериментальный анализ. Clin Orthop Relat Relat Res. 1975;106:216–31. [PubMed] [Google Scholar]
26. Lintz F, Pujol N, Boisrenoult P, Bargoin K, Beaufils P, Dejour D. Мукоидная дегенерация передней крестообразной связки: обзор литературы и рекомендаций по лечению. Knee Surg Sports Traumatol Artrosc. 2011;19:1326–33. [PubMed] [Google Scholar]
27. Lintz F, Pujol N, Dejour D, Boisrenoult P, Beaufils P. Мукоидная дегенерация передней крестообразной связки: выбор наилучшего варианта лечения. Orthop Traumatol Surg Res. 2010;96:400–6. [PubMed] [Академия Google]
28. Dejour D, Cohn J, Tavernier T.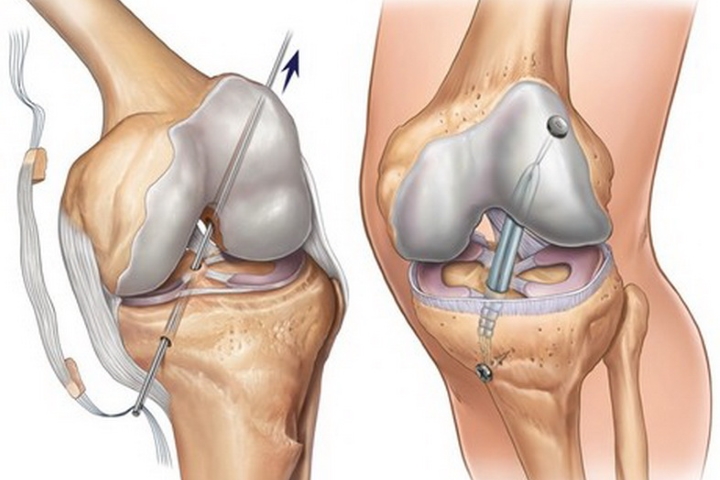 La dégénérescence spontanée du ligament croisé antérieur: etude radio clinique et anatomo-pathologique. Rev Chir Orthop Reparatrice Appar Mot. 2005;91:67. [PubMed] [Google Scholar]
La dégénérescence spontanée du ligament croisé antérieur: etude radio clinique et anatomo-pathologique. Rev Chir Orthop Reparatrice Appar Mot. 2005;91:67. [PubMed] [Google Scholar]
Мукоидная дегенерация передней крестообразной связки: клинический случай и обзор литературы
J Orthop Case Rep. 2015 Jul-Sep; 5(3): 87–89.
doi: 10.13107/jocr.2250-0685.319
1 и 2
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Введение:
Мукоидная дегенерация передней крестообразной связки (ПКС) является очень редкой причиной боли в колене. Пациент со мукоидной дегенерацией ПКС обращается за неоднократной ортопедической консультацией, и в большинстве случаев лечащий ортопед не ставит диагноз либо из-за отсутствия опыта, либо из-за редкой причины боли, если только врач не назначит магнитно-резонансную томографию (МРТ) коленного сустава.
История болезни:
Мы сообщаем о случае мукоидной дегенерации ПКС у 50-летней женщины с болью в колене продолжительностью 18 месяцев. Больному была предложена разгибательная блокада коленного сустава. После артроскопической обработки пораженного участка у пациента восстановилась полная амплитуда движений в коленном суставе и при последующем наблюдении отсутствовали боли.
Больному была предложена разгибательная блокада коленного сустава. После артроскопической обработки пораженного участка у пациента восстановилась полная амплитуда движений в коленном суставе и при последующем наблюдении отсутствовали боли.
Заключение:
Длительную неспецифическую боль в колене у пациента следует оценивать с помощью МРТ. Мукоидная дегенерация передней крестообразной связки подозревается, когда у пациента с физически неповрежденной связкой и отсутствием очевидных травм в анамнезе выявляется явно утолщенная и плохо очерченная связка с повышенной интенсивностью сигнала на всех участках МРТ. Артроскопическая обработка мукоидной дегенерации ПКС была безопасной и эффективной у пациента.
Ключевые слова: Ортопедия, артоскопия, передняя крестообразная связка
Мукоидная дегенерация передней крестообразной связки (ПКС) описана в нескольких сообщениях [1-6]. Поражение проявляется болью в колене и ограничением сгибания. Здесь мы представляем случай мукоидной дегенерации, который был вылечен с помощью артроскопической обработки с хорошими результатами.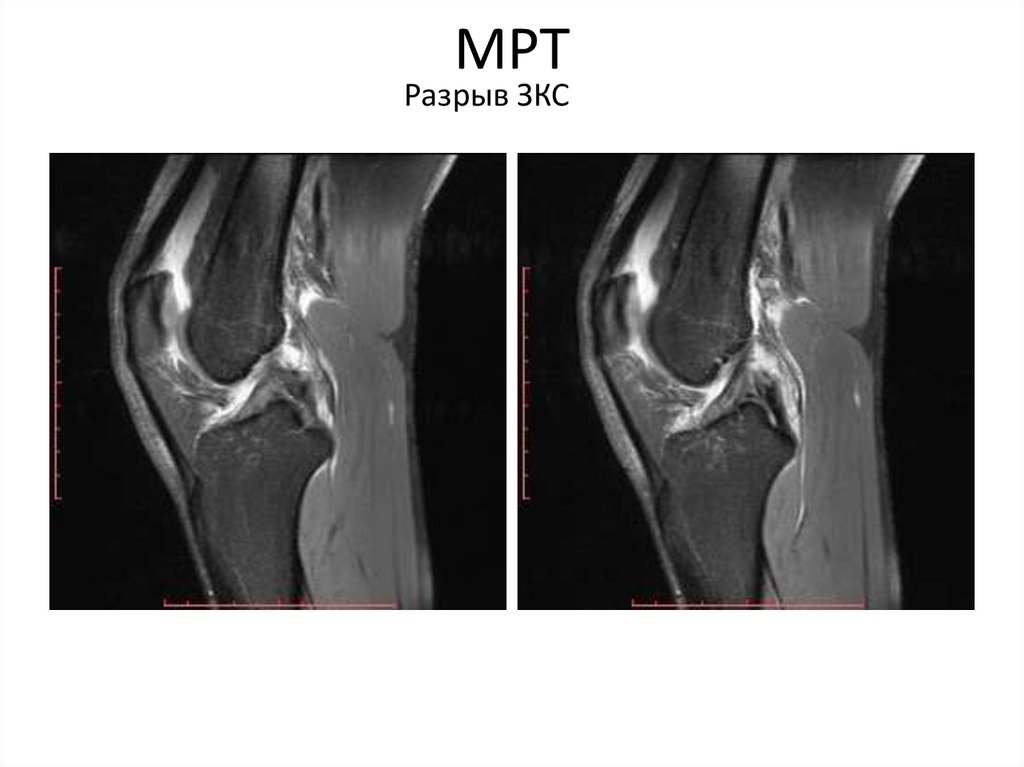
История болезни
50-летняя пациентка поступила с неспецифической болью в левом колене продолжительностью 18 месяцев и постепенными трудностями при терминальном разгибании. Ранее у него не было травм колена, и он не жаловался на потерю чувствительности. Осмотр коленного сустава показал потерю 15° конечного разгибания без слабости связок или пателло-бедренной патологии. Результаты теста Мак-Мюррея и теста опасения были отрицательными, и пациент смог полностью согнуть колено без боли. Клинических признаков или симптомов, свидетельствующих о нестабильности, не было. Больной в течение месяца получал консервативное лечение, однако улучшение состояния не наступало. Выполнена магнитно-резонансная томография (МРТ) коленного сустава.
Результаты визуализации
Корональная МРТ правого колена с протонной плотностью состоит из среза средней части колена, на котором видно утолщение передней крестообразной связки (). ACL показывает нормальную ориентацию с сохраненными волокнами и гомогенно увеличенной интенсивностью сигнала. Срез демонстрирует плохо очерченный ПКС с диффузно повышенной интенсивностью сигнала.
Срез демонстрирует плохо очерченный ПКС с диффузно повышенной интенсивностью сигнала.
Открыть в отдельном окне
Корональная магнитно-резонансная томография с протонной плотностью показывает утолщение передней крестообразной связки.
Сагиттальная МРТ с протонной плотностью (). Срез демонстрирует плохо очерченную ПКС с повышенной интенсивностью сигнала и появлением интактных волокон в виде «стебля сельдерея». Обхват ACL увеличен в размере. При наличии мукоидной дегенерации аморфный мукоидный матрикс увеличивает интенсивность сигнала ПКС и фокусируется между интактными, почти параллельными волокнами. Этот внешний вид имеет сходство со стеблем сельдерея (знак стебля сельдерея).
Открыть в отдельном окне
На сагиттальном магнитно-резонансном изображении, взвешенном по плотности протонов, видна плохо очерченная передняя крестообразная связка с повышенной интенсивностью сигнала и неповрежденными волокнами, напоминающими стебель сельдерея.
Корональное Т2-изображение, взвешенное жиром с подавлением быстрого спинового эха (), показало сложную кисту ганглия передней крестообразной связки, возникающую из верхней части связки. ACL показал повышенную интенсивность сигнала. Эти изменения соответствовали кисте ганглия передней крестообразной связки. Изображения не показали вторичных признаков повреждения передней крестообразной связки.
ACL показал повышенную интенсивность сигнала. Эти изменения соответствовали кисте ганглия передней крестообразной связки. Изображения не показали вторичных признаков повреждения передней крестообразной связки.
Открыть в отдельном окне
Корональное Т2 взвешенное жиром с подавлением быстрое спиновое эхо изображение показало сложную кисту ганглия передней крестообразной связки, возникающую из верхней части связки.
Интраоперационные находки
При артроскопическом исследовании в передней крестообразной связке обнаружено желтоватое содержимое (). Желтоватое содержимое не ограничивало диапазон движений и не вызывало механической блокады. Это желтоватое поражение передней крестообразной связки было удалено (). Пациент не предъявлял жалоб на левое колено через 12 месяцев наблюдения.
Открыть в отдельном окне
Артроскопический снимок до обработки раны, показывающий желтоватое содержимое передней крестообразной связки.
Открыть в отдельном окне
Артроскопический снимок после санации, показывающий желтоватое поражение передней крестообразной связки, подвергшееся санации.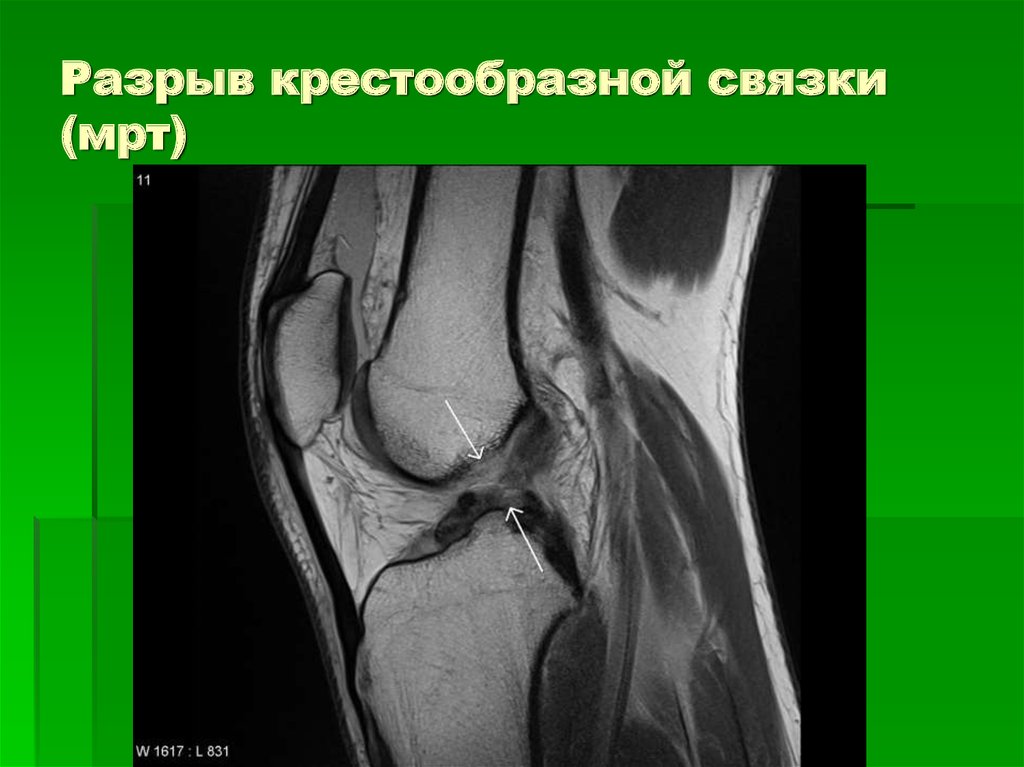
Ганглиозная киста ПКС с внутрикостными ганглиями в местах прикрепления является необычным поражением и редко сообщается [1,2,6-9,11]. Мукоидная дегенерация ПКС и ганглии, обычно сосуществующие на МРТ, имеют высокую связь с внутрикостными кистами и, как правило, не связаны с нестабильностью связок (вторичные признаки повреждения ПКС обычно отсутствуют) [10]. Предполагается, что мукоидная дегенерация может быть предрасполагающим фактором к образованию ганглиозных кист передней крестообразной связки [1]. Патогенез мукоидной дегенерации неясен, но травма, ганглиозные кисты и дегенеративный процесс считаются наиболее вероятными этиологическими факторами, вызывающими это изменение. Две теории общеприняты. Одна теория утверждает, что это поражение может просто представлять собой континуум старческой дегенерации связки (возрастная дегенерация). Вторая теория считает, что врожденное или приобретенное ущемление синовиальной ткани может быть причиной кистозных поражений в рамках муцинозной дистрофии [3].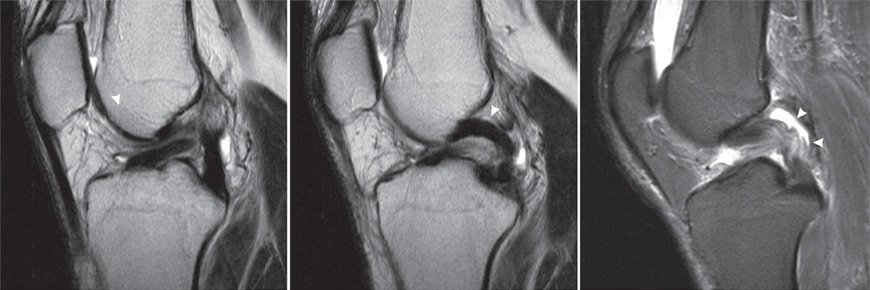 Пациенты могут быть симптоматическими или бессимптомными. Боль является наиболее частой жалобой при поступлении. Источник боли неясен и может быть либо механическим раздражением из-за объема связки, либо химически опосредованной реакцией [12]. У всех пациентов наблюдается неспецифическая боль в колене или боль, похожая на ту, что вызвана объемным образованием или локальной эрозией кости, некоторые из которых сопровождаются ограничением сгибания [4]. Пациенты также могут быть не в состоянии полностью согнуть или разогнуть колено. Ограничения разгибания коленного сустава, жалоб на нестабильность, предшествовавших симптомам серьезных травм не зарегистрировано. Он поражает пациентов среднего возраста, от 35 до 52 лет [4,11]. Клиническая картина, связанная с ганглиозными кистами передней крестообразной связки, в литературе разнообразна. Большинство зарегистрированных случаев являются случайными находками без сопутствующих симптомов. В некоторых отчетах о клинических случаях описаны симптомы, в том числе боль по средней линии сустава, механическая блокировка, щелканье и отек, связанные с наличием этих кист.
Пациенты могут быть симптоматическими или бессимптомными. Боль является наиболее частой жалобой при поступлении. Источник боли неясен и может быть либо механическим раздражением из-за объема связки, либо химически опосредованной реакцией [12]. У всех пациентов наблюдается неспецифическая боль в колене или боль, похожая на ту, что вызвана объемным образованием или локальной эрозией кости, некоторые из которых сопровождаются ограничением сгибания [4]. Пациенты также могут быть не в состоянии полностью согнуть или разогнуть колено. Ограничения разгибания коленного сустава, жалоб на нестабильность, предшествовавших симптомам серьезных травм не зарегистрировано. Он поражает пациентов среднего возраста, от 35 до 52 лет [4,11]. Клиническая картина, связанная с ганглиозными кистами передней крестообразной связки, в литературе разнообразна. Большинство зарегистрированных случаев являются случайными находками без сопутствующих симптомов. В некоторых отчетах о клинических случаях описаны симптомы, в том числе боль по средней линии сустава, механическая блокировка, щелканье и отек, связанные с наличием этих кист.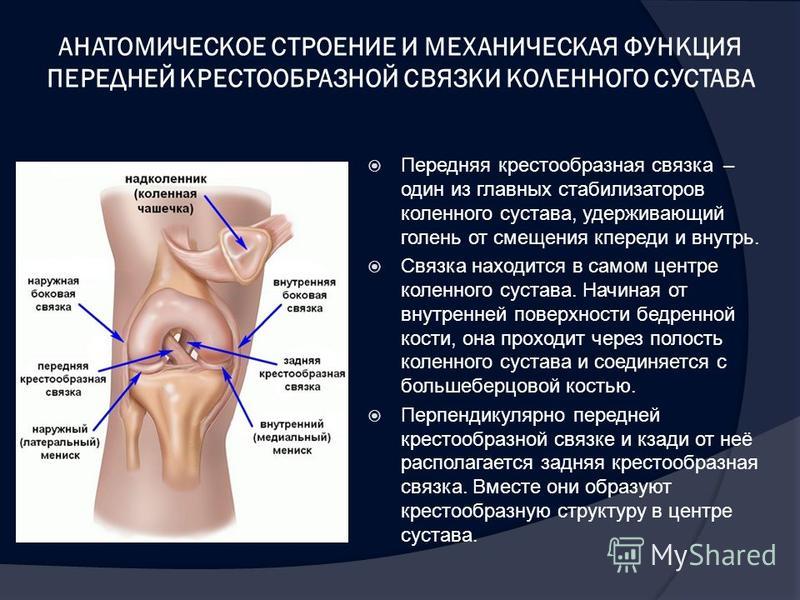 Боль в колене была наиболее распространенным симптомом, о котором сообщалось. Это, однако, было неспецифическим симптомом и у большинства пациентов объяснялось другими внутрисуставными причинами [12]. Хсу и др. сообщили о двух случаях мукоидной дегенерации ПКС. У первого пациента была разгибательная блокада колена, а у второго пациента была простая боль в колене. У обоих пациентов не было явных травм в анамнезе или клинической нестабильности коленного сустава. После артроскопической обработки пораженного участка оба пациента восстановили полный диапазон движений в коленном суставе и при последующем наблюдении отсутствовали боли.
Боль в колене была наиболее распространенным симптомом, о котором сообщалось. Это, однако, было неспецифическим симптомом и у большинства пациентов объяснялось другими внутрисуставными причинами [12]. Хсу и др. сообщили о двух случаях мукоидной дегенерации ПКС. У первого пациента была разгибательная блокада колена, а у второго пациента была простая боль в колене. У обоих пациентов не было явных травм в анамнезе или клинической нестабильности коленного сустава. После артроскопической обработки пораженного участка оба пациента восстановили полный диапазон движений в коленном суставе и при последующем наблюдении отсутствовали боли.
МРТ-признаки мукоидной дегенерации ПКС включают: плохо определяемый ПКС, увеличенный связочный обхват, нормальную ориентацию связки и повышенную интенсивность сигнала на всех последовательностях, расположенных среди видимых интактных волокон ПКС («стебель сельдерея» внешний вид) [8]. Критерии мукоидной дегенерации включают в себя пучки связок, плохо видимые на Т1-взвешенных изображениях, но с интактными обоими пучками на Т2-взвешенных изображениях или PD-взвешенных изображениях. Поражение может проявляться в виде удлиненной кисты вдоль длинной оси ПКС или в виде увеличенного ПКС. Этот вид может имитировать острые или хронические интерстициальные частичные разрывы связки [1]. Дискретные внутрикостные ганглии в области бедренного и большеберцового прикреплений наблюдаются в 77% случаев при мукоидной дегенерации ПКС. Эти ганглии состоят из миксоидного материала и, как правило, не имеют идентифицируемой связи с суставной поверхностью или полостью сустава [3]. Муцинозная дегенерация ПКС была описана как потенциальная ловушка для диагностики разрыва связки [1]. Долгое время с разрывами и кистами ганглия ПКС дегенерация мукоида является относительно частой причиной усиления сигнала в ПКС [1]. Отсутствие клинических признаков и симптомов, соответствующих нестабильности, также помогает избежать ошибочного диагноза [12]. Hodler et al., сопоставляя внешний вид МРТ и результаты гистологии трупных образцов, обнаружили очаги усиления сигнала в 29 случаях.из 38 связок. В 17 из этих 29 связок была обнаружена мукоидная и/или эозинофильная дегенерация, что, по-видимому, и обусловило изменение фокального сигнала МРТ [4].
Поражение может проявляться в виде удлиненной кисты вдоль длинной оси ПКС или в виде увеличенного ПКС. Этот вид может имитировать острые или хронические интерстициальные частичные разрывы связки [1]. Дискретные внутрикостные ганглии в области бедренного и большеберцового прикреплений наблюдаются в 77% случаев при мукоидной дегенерации ПКС. Эти ганглии состоят из миксоидного материала и, как правило, не имеют идентифицируемой связи с суставной поверхностью или полостью сустава [3]. Муцинозная дегенерация ПКС была описана как потенциальная ловушка для диагностики разрыва связки [1]. Долгое время с разрывами и кистами ганглия ПКС дегенерация мукоида является относительно частой причиной усиления сигнала в ПКС [1]. Отсутствие клинических признаков и симптомов, соответствующих нестабильности, также помогает избежать ошибочного диагноза [12]. Hodler et al., сопоставляя внешний вид МРТ и результаты гистологии трупных образцов, обнаружили очаги усиления сигнала в 29 случаях.из 38 связок. В 17 из этих 29 связок была обнаружена мукоидная и/или эозинофильная дегенерация, что, по-видимому, и обусловило изменение фокального сигнала МРТ [4].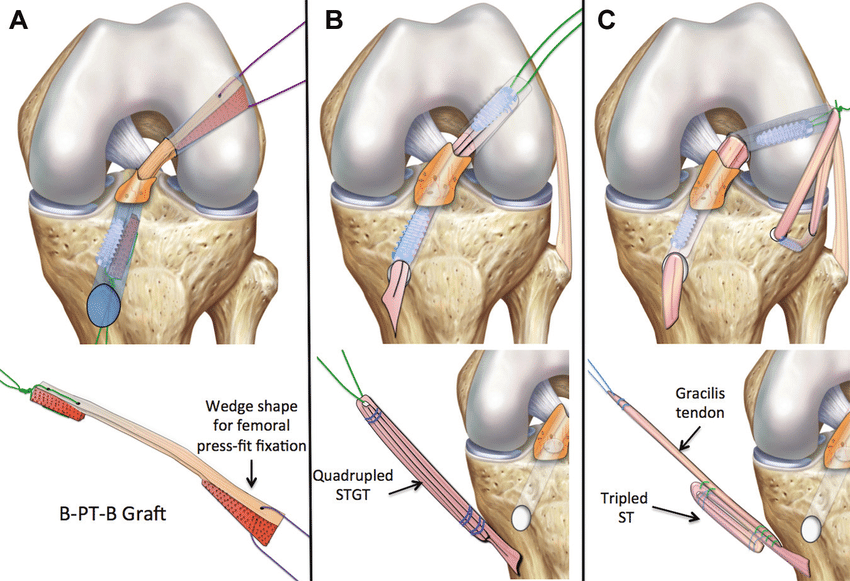
Артроскопическая хирургия является факультативной терапией и подразумевает частичное иссечение склеротических поражений передней крестообразной связки, что приводит к немедленному облегчению боли и улучшению объема движений без каких-либо симптомов нестабильности. Значительное облегчение боли объясняется уменьшением объема и напряжения в передней крестообразной связки.
Согласно литературным данным и моему опыту, артроскопическая обработка мукоидной дегенерации передней крестообразной связки безопасна и эффективна. Мукоидную дегенерацию ПКС следует заподозрить, когда у пациента с клинически неповрежденной ПКС выявляется явно утолщенная и плохо очерченная ПКС с повышенной интенсивностью сигнала на всех последовательностях.
Clinical Messege
Длительную неспецифическую боль в колене у пациента следует оценивать с помощью МРТ, особенно при клинически неповрежденной связке и отсутствии очевидных травм в анамнезе. Мукоидная дегенерация ПКС является очень редкой причиной боли в колене.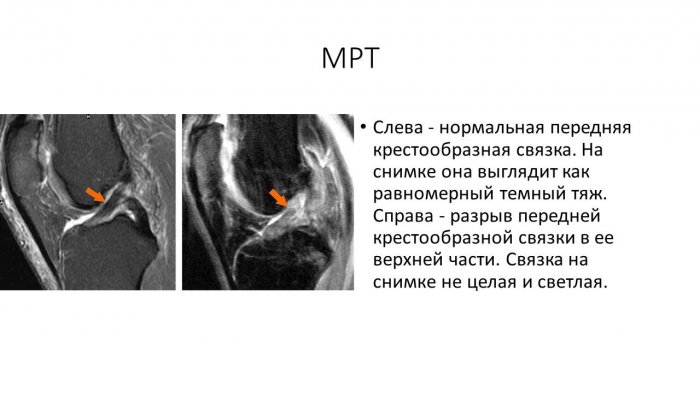 Пациент со мукоидной дегенерацией ПКС обращается за неоднократной ортопедической консультацией, и в большинстве случаев лечащий ортопед не ставит диагноз либо из-за отсутствия опыта, либо из-за редкой причины боли, если только врач не назначит МРТ коленного сустава. Артроскопическая обработка мукоидной дегенерации ПКС была безопасной и эффективной у пациента.
Пациент со мукоидной дегенерацией ПКС обращается за неоднократной ортопедической консультацией, и в большинстве случаев лечащий ортопед не ставит диагноз либо из-за отсутствия опыта, либо из-за редкой причины боли, если только врач не назначит МРТ коленного сустава. Артроскопическая обработка мукоидной дегенерации ПКС была безопасной и эффективной у пациента.
Конфликт интересов: нет
Источник поддержки: нет
1. Бергин Д., Моррисон В.Б., Каррино Дж.А., Налламшетти С.Н., Бартолоцци А.Р. Ганглии передней крестообразной связки и мукоидная дегенерация: сосуществование и клиническая корреляция. AJR Am J Рентгенол. 2004;182(5):1283–7. [PubMed] [Google Scholar]
2. Fealy S, Kenter K, Dines JS, Warren RF. Мукоидная дегенерация передней крестообразной связки. Артроскопия. 2001;17(9):E37. [PubMed] [Google Scholar]
3. Hensen JJ, Coerkamp EG, Bloem JL, De Schepper AM. Мукоидная дегенерация передней крестообразной связки. JBR-БТР. 2007;90 (3): 192–3. [PubMed] [Google Scholar]
4. Hodler J, Haghighi P, Trudell D, Resnick D. Крестообразные связки колена: корреляция между картиной МРТ и макроскопическими и гистологическими данными в трупных образцах. AJR Am J Рентгенол. 1992;159(2):357–60. [PubMed] [Google Scholar]
Hodler J, Haghighi P, Trudell D, Resnick D. Крестообразные связки колена: корреляция между картиной МРТ и макроскопическими и гистологическими данными в трупных образцах. AJR Am J Рентгенол. 1992;159(2):357–60. [PubMed] [Google Scholar]
5. Хсу С.Дж., Ван С.К., Фонг Ю.С., Хуан С.И., Чан И.П., Хсу Х.К. Мукоидная дегенерация передней крестообразной связки. J Chin Med Assoc. 2006;69(9):449–52. [PubMed] [Google Scholar]
6. Кумар А., Бикерстафф Д.Р., Гримвуд Дж.С., Суварна С.К. Мукоидно-кистозная дегенерация крестообразной связки. J Bone Joint Surg Br. 1999;81(2):304–5. [PubMed] [Google Scholar]
7. Lancaster TF, Kirby AB, Beall DP, Wolff JD, Wu DH. Мукоидная дегенерация передней крестообразной связки: клинический случай. J Okla State Med Assoc. 2004;97(8):326–8. [PubMed] [Google Scholar]
8. McIntyre J, Moelleken S, Tirman P. Мукоидная дегенерация передней крестообразной связки ошибочно принята за разрывы связок. Скелетный радиол. 2001;30(6):312–5. [PubMed] [Google Scholar]
9.


 В данном случае определить патологический процесс можно посредством контрастного вещества.
В данном случае определить патологический процесс можно посредством контрастного вещества.